Trong bài viết trước, LBC (Liquid- Based Cytology) được nhắc đến là công nghệ tế bào học trong môi trường lỏng, một bước tiến trong sàng lọc ung thư cổ tử cung. Trong phần tiếp theo này, chúng ta sẽ đi sâu vào giá trị cốt lõi của LBC – chính là ở chất lượng lam kính và khả năng phát hiện tế bào bất thường và nhận biết các tế bào bình thường cơ bản.
1. Ung thư cổ tử cung và vai trò sàng lọc
Tại nhiều quốc gia thu nhập cao, chương trình sàng lọc ung thư cổ tử cung (viết tắt: UTCTC) thường được khuyến nghị bắt đầu từ khoảng 25 tuổi và kéo dài đến 65–70 tuổi, trong khi ở các quốc gia thu nhập thấp, độ tuổi kết thúc sàng lọc thường sớm hơn (khoảng 49 tuổi) do hạn chế về nguồn lực y tế (Osmani và các cộng sự, 2025).
Tế bào học cổ tử cung (Cytology) vẫn là phương pháp sàng lọc được sử dụng rộng rãi toàn cầu. Tuy nhiên, trong thập kỷ gần đây, nhiều quốc gia đã dần chuyển sang sử dụng xét nghiệm HPV như một phương pháp ưu tiên. Ở các nước có nguồn lực hạn chế, phương pháp quan sát bằng acid acetic (VIA) vẫn phổ biến nhờ chi phí thấp.
Nhờ vào các chương trình tầm soát hiệu quả, tỷ lệ mắc UTCTC đã giảm đáng kể tại nhiều quốc gia thu nhập cao. Tuy nhiên, một số nơi vẫn ghi nhận tỷ lệ mắc mới ổn định hoặc gia tăng, đặc biệt ở nhóm phụ nữ lớn tuổi – tức những người đã ngoài độ tuổi khuyến nghị sàng lọc. Một nguyên nhân quan trọng là do nhiều phụ nữ ở nhóm tuổi này đã cắt tử cung, làm giảm khả năng phát hiện tổn thương cổ tử cung nếu không điều chỉnh thống kê, từ đó dẫn đến việc đánh giá thấp tỷ lệ thực tế ở nhóm này (Osmani và các cộng sự, 2025).
Ở giai đoạn sớm, UTCTC thường không có triệu chứng rõ ràng. Khi bệnh tiến triển, người bệnh có thể xuất hiện các triệu chứng như chảy máu âm đạo bất thường, khí hư và đau vùng chậu. Do đó, việc chẩn đoán sớm đóng vai trò then chốt trong điều trị và tiên lượng.
Hiện nay, người ta đã xác định rằng virus HPV là tác nhân chính gây ra phần lớn các ca ung thư cổ tử cung. Điều này đã dẫn đến thay đổi cách tiếp cận: kết hợp xét nghiệm HPV nguy cơ cao (molecular-based) và phân tích tế bào học để đánh giá mức độ bất thường liên quan đến HPV.
2. Vai trò của công nghệ LBC trong tối ưu hóa sàng lọc
Trong hai thập kỷ qua, tế bào học trong môi trường lỏng (LBC) đã thay thế phần lớn phương pháp Pap smear cổ điển ở nhiều quốc gia.
LBC không chỉ cho phép phát hiện tế bào bất thường mà còn giúp bảo quản mẫu tốt hơn, đồng thời cho phép thực hiện xét nghiệm HPV và tế bào học trên cùng một mẫu duy nhất – giúp tiết kiệm thời gian và chi phí mẫu.
Lợi ích của công nghệ LBC bao gồm:
- Thu thập và xử lý mẫu theo quy trình chuẩn hóa
- Các vùng được xác định trước độc lập trên lam kính để tầm soát
- Hình thái tế bào được bảo tồn tốt
- Mẫu xét nghiệm tương thích với hệ thống tầm soát hỗ trợ bằng hình ảnh
- Tương thích với các xét nghiệm sinh học phân tử như định danh HPV nguy cơ cao.
3. Nền tảng giải phẫu, mô học cơ của cổ tử cung
Những kiến thức cơ bản về giải phẫu và mô học là cần thiết để nhận định các thành phần khác của đường sinh dục nữ và hiểu được các tế bào, những sản phẩm có thể bong mà quan sát được trên phiến đồ cổ tử cung.
Khi chúng ta hình dung được con đường di chuyển của “trứng” từ buồng trứng đến âm đạo, chúng ta đã lướt qua vòi cổ tử cung, buồng cổ tử cung, eo, cổ trong và cổ ngoài cổ tử cung. Tất cả các quá trình sinh lý ở mỗi đoạn, lành tính hay ác tính, có thể tác động đến hình thái tế bào trên phiến đồ cổ tử cung.
Trong phần này, chúng ta sẽ chú ý đến giải phẫu đường sinh dục nữ và mô tả chi tiết về hình ảnh mô học, tế bào học có thể được tìm thấy trên tiêu bản.
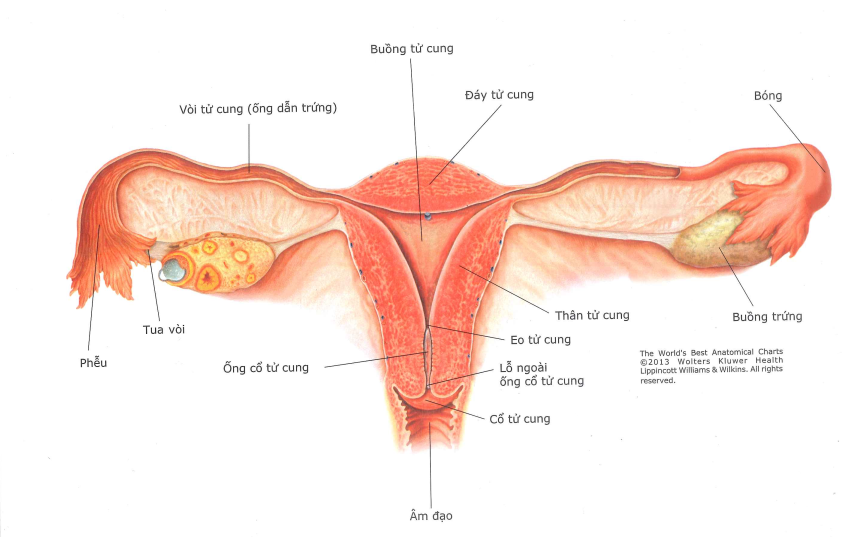
3.1. Giải phẫu, mô học và tế bào học của tử cung
Tử cung là một cơ quan rỗng, được chia thành: đáy, thân, eo và cổ tử cung. Vòi tử cung nối giữa tử cung và bề mặt của hai buồng trứng. Chúng mở vào buồng tử cung và khoang phúc mạc. Khi rụng trứng, trứng sẽ di chuyển qua vòi cổ tử cung đến tử cung.
- Thân và đáy tử cung được lợp bởi nội mạc tử cung, trải qua những biến đổi trong chu kỳ kinh nguyệt.
- Eo tử cung ngắn, hẹp, phân cách giữa thân và cổ tử cung. Tại đây nội mạc tử cung liên tiếp với niêm mạc ống cổ tử cung.
- Cổ tử cung tròn, là phần dưới của tử cung có ống cổ tử cung ở giữa lồi vào trong âm đạo.
3.2. Tổn thương tiền ung thư và phân loại tế bào học theo hệ thống BETHESDA
Các ung thư xâm nhập ở CTC, carcinôm tế bào gai cũng như carcinôm tuyến, đều xuất phát từ các tổn thương tiền ung thư có trước.
Hầu hết các carcinôm tế bào gai sẽ xâm nhập ở CTC đều xuất phát từ các tổn thương tiền thu nằm trong vùng chuyển dạng: các tổn thương này có thể chúng được hiện diện từ hàng chục năm, quá đủ thời gian để tầm soát phát hiện sớm bằng phết mỏng tế bào học âm đạo – cổ tử cung nếu có ý thức phòng ngừa ung thư cổ tử cung. Có nhiều hệ thống đặt tên phân loại tế bào học và phân chia mức độ tổn thương tiền ung thư khác nhau.
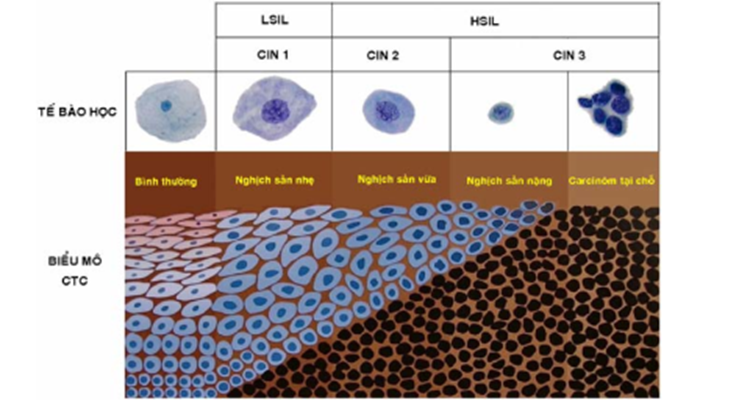
- Hệ thống phân độ nghịch sản (nhẹ/ vừa/ nặng) và carcinôm tại chỗ – 1962, dựa trên quan điểm cho rằng các tổn thương tiền thu thư tiến triển liên tục từ nghịch sản nhẹ đến carcinôm tại chỗ.
- Hệ thống tân sinh trong biểu mô cổ tử cung CIN (cervical intraepithelial neoplasia) – 1973, gồm 3 mức độ: CIN 1, CIN 2, CIN 3; nghịch sản nặng và carcinôm tại chỗ được gộp chung vào CIN 3 vì không phải lúc nào cũng có thể phân định rạch ròi giữa 2 tổn thương này.
- Hệ thống BETHESDA 1988/2014 và phân loại của TCYTTG – 2014, tổn thương tiền ung thư được gọi là tổn thương trong biểu mô gai LSIL (squamous intraepithelial neoplasia) – 1973, gồm 2 mức độ: tổn thương trong biểu mô gai grade thấp LSIL (low SIL), tương ứng với CIN 1 và conđilôm cổ tử cung và tổn thương trong biểu mô gai grad cao HSIL (high SIL), tương ứng ở mức độ CIN 2 và CIN 3. Việc phân chia chỉ có 2 mức độ dựa trên cơ sở các hiểu biết mới về sinh học của HPV, hầu hết các LSIL là do nhiễm HPV tạm thời, có thể thoái triển và ít khi chuyển thành ung thư, ngược với HSIL, thường liên quan với tình trạng nhiễm HPV tồn tại kéo dài, ít khi tự thoái triển và nhiều khả năng chuyển thành ung thư.
Các bệnh viện của Thành phố Hồ Chí Minh hiện đều đang sử dụng phân loại tổn thương tế bào theo hệ thống CIN/SIL trong chẩn đoán mô bệnh học và hệ thống BETHESDA trong chẩn đoán tế bào học.
Độ tuổi thường gặp tổn thương biểu mô dạng vảy (SIL) là từ 20 đến 35 tuổi. Các nghiên cứu dịch tễ học lâm sàng, sinh học và phân tử đều khẳng định rằng HPV là tác nhân chính trong cơ chế hình thành các tổn thương tiền ung thư và ung thư cổ tử cung. Ở tổn thương dạng nhẹ (LSIL), có khoảng 80 – 85% trường hợp do HPV thuộc nhóm nguy cơ cao gây ra, trong khi 15% là do các tuýp HPV nguy cơ thấp. Đối với tổn thương dạng nặng (HSIL), hơn 90% là do các tuýp HPV nguy cơ cao, trong đó tuýp HPV 16 là loại thường gặp nhất. Ngoài ra, còn có nhiều yếu tố nguy cơ khác ảnh hưởng đến sự tương tác phức tạp giữa virus và vật chủ, như: tình trạng có nhiều bạn tình, bắt đầu quan hệ tình dục sớm, sinh con nhiều lần, hút thuốc lá, suy giảm miễn dịch, nhiễm trùng phụ khoa và điều kiện sống kinh tế – xã hội thấp,..
4. Đặc điểm tế bào bất thường trên lam kính
4.1. Vai trò của công nghệ LBC trong việc quan sát tế bào
Công nghệ LBC (Liquid-Based Cytology – tế bào học trong môi trường lỏng) không chỉ là bước tiến trong sàng lọc ung thư cổ tử cung, mà còn là yếu tố cốt lõi giúp nâng cao chất lượng lam kính, từ đó ảnh hưởng trực tiếp đến khả năng phát hiện tế bào bất thường.
Cụ thể, lam kính được tạo ra từ công nghệ LBC có các ưu điểm vượt trội so với phương pháp Pap smear cổ điển:
- Tế bào phân bố đồng đều, tránh hiện tượng chồng lấp – giúp dễ dàng đánh giá hình thái tế bào
- Nền lam sạch hơn nhờ loại bỏ dịch nhầy, máu, vi khuẩn – tăng độ tương phản và nhận diện bất thường
- Bảo tồn cấu trúc tế bào tốt hơn, giữ nguyên hình dạng nhân và bào tương – phục vụ cho việc phân loại chính xác (LSIL, HSIL…)
- Cho phép đồng thời thực hiện xét nghiệm HPV và phân tích tế bào học trên cùng mẫu – tối ưu quy trình sàng lọc
- Tương thích với hệ thống hỗ trợ bằng AI hoặc hình ảnh – tạo nền tảng cho chẩn đoán hiện đại
4.2. Thành phần tế bào bình thường
Tế bào bề mặt
Bắt nguồn từ lớp ngoài cùng của biểu mô gai, thường xuất hiện nhiều trong giai đoạn tăng sinh của chu kì kinh nguyệt.
Tế bào có hình đa diện, bờ rõ, diện tích nhân 10-15µm2 , nhân vón đặc, bắt màu đậm, nằm chính giữa. Bào tương nhiều và bắt màu hồng ái toan có thể có các hạt keratohyaline xung quanh. Tỉ lệ của nhân/ bào tương là 2 – 3%.
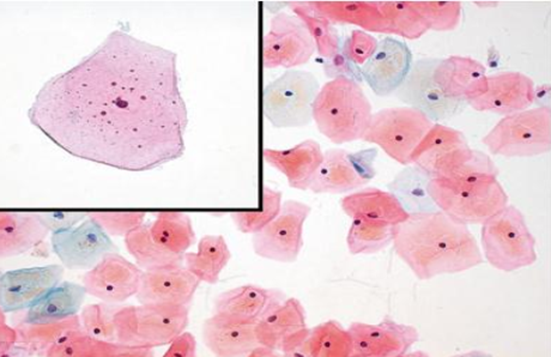
Tế bào trung gian
Tế bào trung gian có hình dạng hơi tròn đến đa diện. Nhân hình tròn hoặc hình bầu dục, nằm ở vị trí giữa, có thể co rãnh hoặc dọc nhân, diện tích nhân 35µm2 , chất nhiễm sắc dạng hạt mịn, không thấy hạch nhân. Giàu bào tương và bắt màu ái kiềm, tỉ lệ nhân/ bào tương từ 3 – 5 %. Tùy theo thay đổi nội tiết tố của người phụ nữ hoặc đang mang thai bào tương có thể chứa nhiều glycogen, bắt màu vàng, làm cho tế bào có hình ảnh giống như chiếc thuyền nên hay còn gọi là tế bào thuyền ( navicular cell). Nhân của tế bào trung gian được sử dụng để tham chiếu đánh giá kích thước và đặc điểm chất nhiễm sắc trông nhân các loại tế bào trên PAP.

Tế bào đáy và tế bào cận đáy
Tế bào đáy là những tế bào nhỏ, chưa phân hóa, nằm ở lớp dưới cùng của biểu mô lát cổ tử cung. Tế bào có đường kính khoảng 10–12 µm, hình tròn hoặc bầu dục. Nhân chiếm phần lớn thể tích tế bào, nhiễm sắc chất mịn, đồng đều, màng nhân rõ nét. Bào tương hẹp, chiếm một lượng rất nhỏ và thường bắt màu xanh đậm đặc trưng của thuốc nhuộm Papanicolaou (ái kiềm). Tỷ lệ nhân/bào tương (N/C ratio) vào khoảng 40%. Do nằm sâu trong lớp biểu mô nên tế bào đáy hiếm khi xuất hiện trên tiêu bản bình thường, trừ khi lấy mẫu quá sâu hoặc có tổn thương nặng.
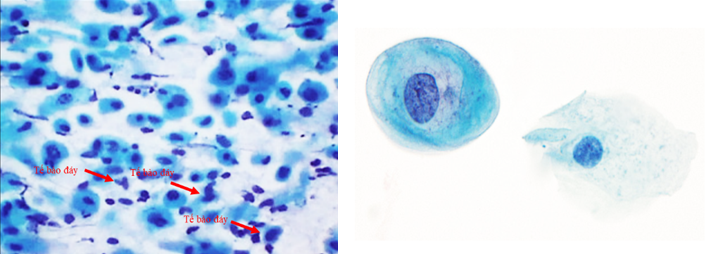
Tế bào cận đáy là những tế bào nằm ngay phía trên lớp đáy trong biểu mô lát cổ tử cung. Tế bào có hình bầu dục, kích thước vừa phải, dao động từ 15–30 µm. Nhân tế bào tròn, chiếm khoảng một nửa tế bào, nhiễm sắc chất mịn và phân bố đều. Kích thước nhân lớn hơn hồng cầu, giúp dễ nhận diện. Bào tương hẹp, ưa kiềm, bắt màu xanh đặc trưng của thuốc nhuộm Papanicolaou. Tỷ lệ nhân/bào tương (N/C ratio) khoảng 20%. Tế bào cận đáy thường xuất hiện trong tiêu bản của phụ nữ mãn kinh, viêm teo niêm mạc hoặc trong mẫu lấy sát lớp biểu mô sâu.

4. Nhận biết bất thường các tế bào biểu mô gai
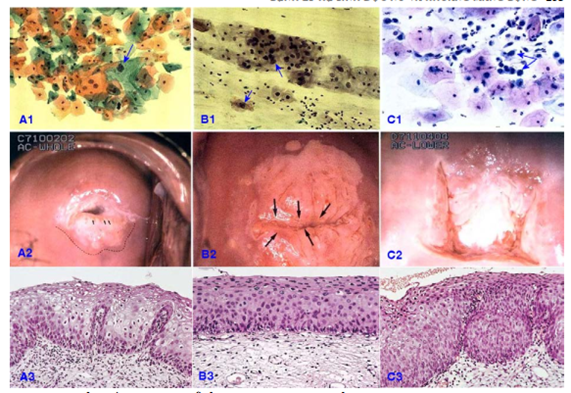
4.1. Tổn thương trong biểu mô vảy độ thấp (LSIL/ CIN I)
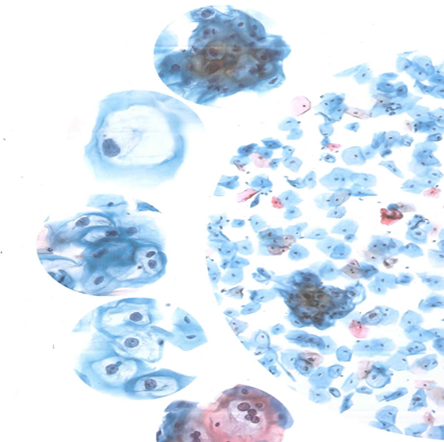
Tế bào LSIL là tế bào biểu mô vảy bất thường mức độ thấp, thường xuất phát từ các tế bào trung gian hoặc tế bào bề mặt. Đặc điểm nổi bật là tế bào có kích thước lớn, hình dạng tương đối đa dạng, nhân to hơn bình thường gấp hơn 3 lần so với tế bào trung gian, nhiễm sắc chất tăng nhẹ và có thể thấy quầng sáng quanh nhân (halo) – dấu hiệu đặc trưng của nhiễm HPV. Màng nhân có thể mờ, không đều, đôi khi có hai nhân.
4.2. Tổn thương biểu mô vảy bất thường mức độ cao (HSIL)

Trong hệ thống Bethesda, HSIL (High-grade Squamous Intraepithelial Lesion) là tổn thương biểu mô vảy bất thường mức độ cao, tương ứng với CIN II và CIN III. Đây là dấu hiệu quan trọng cảnh báo nguy cơ tiến triển thành ung thư cổ tử cung nếu không được phát hiện và can thiệp kịp thời.
Về mặt tế bào học, HSIL đặc trưng bởi các tế bào có nhân lớn, tăng sắc rõ, màng nhân không đều, chất nhiễm sắc thô, có thể vón cục. Tỷ lệ nhân/bào tương tăng cao, bào tương hẹp và thường bắt màu xanh dương đậm. Hình dạng tế bào có thể méo mó, kéo dài, hoặc giống tế bào đáy/cận đáy tăng sắc. Một số trường hợp có thể thấy hiện tượng phân bào bất thường.
Bạn đang lựa chọn giải pháp kit sàng lọc Ung thư cổ tử cung phù hợp?
Đăng ký tư vấn miễn phí cùng chuyên viên tư vấn ABT để lựa chọn giải pháp hợp lý và demo sản phẩm miễn phí

Nhờ sự chênh lệch tỷ trọng, tế bào sẽ tự động lắng xuống và trải đều lên lam kính tích hợp ở đáy buồng, tạo điều kiện thuận lợi cho quá trình soi đọc, nhận diện các tế bào đặc trưng và bất thường.

Nền mẫu tế bào học cổ tử cung thu được sau khi xử lý bằng bộ kit DD-102 có nền sạch, tế bào rải đều, ít chất nhầy và hồng cầu, giúp làm nổi bật hình thái tế bào mục tiêu. Trên ảnh, có thể quan sát được rõ các tế bào biểu mô lát trung gian và bề mặt, các tế bào cận đáy hoặc tế bào chuyển tiếp – là những thành phần quan trọng trong chẩn đoán tế bào học cổ tử cung.
Tế bào được phết lên lam kính mỏng, không chồng lấp nhau, giúp nhận diện rõ nhân – màng nhân – chất nhiễm sắc và tỷ lệ nhân/bào tương. Nhờ đó, các đặc điểm bất thường như nhân tăng sắc, không đều, méo mó hoặc tỷ lệ N/C cao dễ dàng được phát hiện và phân tích.

Mẫu sau khi xử lý sẽ được hút qua lớp lọc thô để loại bỏ các tạp chất, cụm tế bào lớn, các chất nhầy và mô vụn. Sau đó, tế bào mục tiêu sẽ tiếp tục đi qua màng vi lọc để loại bỏ các tế bào viêm, protein máu và các tế bào bị thoái hóa. Lực đẩy từ khí nén sẽ đẩy các lớp tế bào mục tiêu còn lại bám đều lên lam kính, tạo ra một lớp phết tế bào phân bố đều, sạch, giảm sai sót trong đánh giá về hình thái tế bào, tăng độ nhạy trong việc phát hiện tổn thương tiền ung thư và ung thư cổ tử cung.

Nền mẫu tế bào cổ tử cung sau khi xử lý bằng bộ kit DD-103 công nghệ màng lọc kép cho thấy lớp phết mỏng, tế bào phân bố đều và ít chồng lấp, nhờ cơ chế lọc kép hiện đại của công nghệ LBC màng lọc kép. Mẫu có nền sạch, gần như không còn chất nhầy, tế bào viêm hoặc mô vụn, các tế bào đều bắt màu nhuộm tốt, giúp tăng độ tương phản và giảm nhiễu khi soi kính hiển vi hoặc chẩn đoán bằng hệ thống tự động.
Cả hai bộ kit DD-102 và DD-103 đều hỗ trợ tạo ra một tiêu bản tế bào có nền mẫu sạch, rõ, giúp phân tích chính xác hình thái tế bào bình thường và các tế bào bất thường như LSIL, HSIL,.. Từ đó góp phần quan trọng trong công tác sàng lọc, phát hiện sớm ung thư cổ tử cung. Với chất lượng đã được kiểm chứng và giải pháp phù hợp đa dạng quy mô, sản phẩm ABT là lựa chọn đáng tin cậy cho các cơ sở y tế đang hướng đến xét nghiệm tế bào học hiện đại một cách hiệu quả và chính xác.
6. Tài liệu tham khảo
- Osmani, V., Hörner, L., Nkurunziza, T., Rank, S., Tanaka, L. F., & Klug, S. J. (2025). Global prevalence of cervical human papillomavirus in women aged 50 years and older with normal cytology: a systematic review and meta-analysis. The Lancet Microbe, 6(1), 100955.
- Cohen PA, Jhingran A, Oaknin A, Denny L. Cervical cancer. Lancet. 2019;393(10167):169–182.
- Nayar R, Wilbur DC. The Bethesda System for Reporting Cervical Cytology: Definitions, Criteria, and Explanatory Notes. 3rd ed. Springer; 2015.
- Bộ môn Giải phẫu bệnh – Trường Đại học Y khoa Phạm Ngọc Thạch. (2020). Bài giảng lý thuyết Giải phẫu bệnh dành cho lớp Y đa khoa. TP. Hồ Chí Minh.

